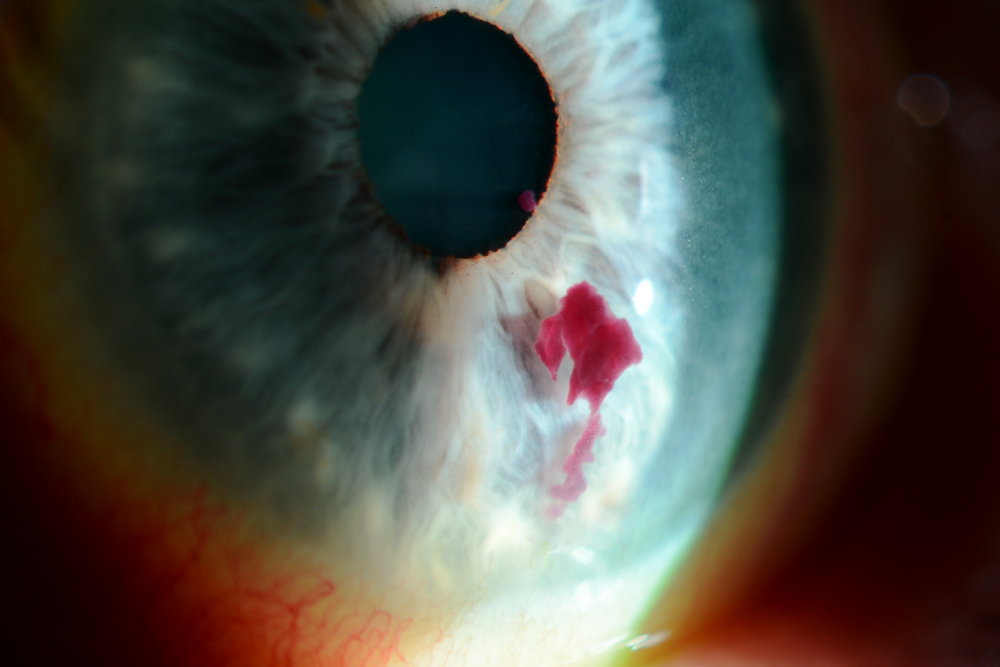
Mise en évidence du lien entre le diabète et la santé oculaire

1. Comprendre la rétinopathie diabétique
La rétinopathie diabétique est une complication fréquente et potentiellement grave qui résulte d’un diabète de longue durée. Elle affecte spécifiquement la rétine, le tissu sensible à la lumière situé à l’arrière de l’œil. Cette affection est l’une des principales causes de déficience visuelle et de cécité chez les personnes atteintes de diabète.
Physiopathologie de la rétinopathie diabétique
Le développement de la rétinopathie diabétique est étroitement lié à l’élévation chronique du taux de sucre dans le sang, qui endommage les petits vaisseaux sanguins de la rétine. Avec le temps, ces lésions peuvent entraîner des fuites de sang et d’autres liquides dans la rétine, provoquant un gonflement et une altération de la vision.
Stades de la rétinopathie diabétique
- Rétinopathie diabétique non proliférante (NPDR) : Dans les premiers stades, la NPDR se caractérise par l’affaiblissement des vaisseaux sanguins de la rétine, ce qui entraîne des microanévrismes et la formation de minuscules orifices ressemblant à des ballons. Ces changements peuvent ne pas entraîner de déficience visuelle immédiate.
- Rétinopathie diabétique proliférante (RDP) : Au fur et à mesure de l’évolution de la maladie, la RDP apparaît. De nouveaux vaisseaux sanguins anormaux commencent à se développer à la surface de la rétine et dans le gel vitré, la substance transparente qui remplit l’œil. Ces vaisseaux fragiles sont susceptibles de saigner, ce qui entraîne des dommages supplémentaires et une perte potentielle de la vision.
Manifestations cliniques
- Vision floue ou tachetée : Résultant d’un gonflement ou d’un saignement de la rétine.
- Flotteurs : Causés par la présence de sang ou d’autres liquides dans le vitré.
- Troubles de la vision des couleurs : Difficulté à percevoir les couleurs avec précision.
- Perte totale de la vision : dans les cas graves, la rétinopathie diabétique non traitée peut entraîner une perte irréversible de la vision.
Facteurs de risque de la rétinopathie diabétique
- Durée du diabète : Plus le diabète est ancien, plus le risque est élevé.
- Une glycémie mal contrôlée : Un contrôle incohérent de la glycémie contribue aux lésions vasculaires.
- Hypertension : L’hypertension artérielle peut aggraver les lésions des vaisseaux rétiniens.
- Prédisposition génétique : Des antécédents familiaux de rétinopathie diabétique peuvent accroître la susceptibilité.
Prévention et gestion
- Contrôle strict de la glycémie : Il est essentiel de maintenir une glycémie optimale.
- Examens réguliers de la vue : Des examens oculaires périodiques permettent une détection et une intervention précoces.
- Gestion de la tension artérielle : Le contrôle de l’hypertension permet de minimiser les lésions rétiniennes.
- Modifications du mode de vie : L’adoption d’un mode de vie sain, comprenant une alimentation équilibrée et une activité physique régulière, peut avoir un impact positif sur la santé globale des yeux.
2. La rubéose iridienne : une autre dimension des complications oculaires du diabète
Rubéose iridienne – capturée avec la lampe à fente de Keeler. Avec l’aimable autorisation de Hamza Mussa (@thecrazyoptom)
Qu’est-ce que la rubéose iridienne ?
La rubéose iridienne est une affection caractérisée par la croissance anormale de nouveaux vaisseaux sanguins sur l’iris, la partie colorée de l’œil. Bien qu’elle soit moins fréquente que la rétinopathie diabétique, elle constitue une préoccupation importante pour les personnes atteintes de diabète.
Physiopathologie et facteurs de risque
Tout comme la rétinopathie diabétique, le développement de la rubéose iridienne est étroitement lié à des niveaux élevés et persistants de sucre dans le sang. L’élévation chronique du glucose peut endommager les petits vaisseaux sanguins de l’œil, déclenchant la croissance de nouveaux vaisseaux fragiles sur l’iris. Plus le diabète est ancien et moins la glycémie est contrôlée, plus le risque de développer une rubéose iridienne est élevé.
Manifestations cliniques
La rubéose iridienne peut ne pas présenter de symptômes visibles dans ses premiers stades. Cependant, au fur et à mesure de l’évolution de la maladie, les individus peuvent présenter des symptômes :
- Douleur oculaire : due à une augmentation de la pression intraoculaire.
- Vision floue : Causée par les nouveaux vaisseaux sanguins qui affectent la dynamique normale des fluides dans l’œil.
- Aspect rougeâtre de l’iris : Résultant de la présence de vaisseaux sanguins anormaux.
Prévention et gestion
Bien qu’il ne soit pas possible de prévenir entièrement la rubéose iridienne, une gestion efficace du diabète est essentielle pour minimiser le risque. Les principales mesures préventives sont les suivantes
- Contrôle optimal de la glycémie : Maintien d’une glycémie stable.
- Examens réguliers de la vue : Une détection précoce permet d’intervenir à temps.
- Gestion de la tension artérielle : Contrôle de l’hypertension pour réduire le stress supplémentaire sur les vaisseaux oculaires.
3. La cataracte dans le contexte du diabète
La cataracte est une complication oculaire courante associée au diabète, qui affecte la clarté du cristallin naturel de l’œil. Il est essentiel pour les professionnels de la santé et les patients de comprendre comment le diabète contribue au développement de la cataracte.
Physiopathologie de la cataracte diabétique
La cataracte survient lorsque le cristallin de l’œil, responsable de la focalisation de la lumière sur la rétine, s’opacifie. Chez les personnes atteintes de diabète, une exposition prolongée à des niveaux élevés de sucre dans le sang peut entraîner des modifications des protéines du cristallin. Ces changements entraînent l’opacification du cristallin, ce qui nuit à sa transparence et rend la vision de plus en plus floue et de moins en moins nette.
Types de cataractes chez les diabétiques
- Cataractes sous-capsulaires : Souvent situées à l’arrière du cristallin, ces cataractes ont tendance à se développer plus rapidement chez les personnes atteintes de diabète.
- Cataractes corticales : Ces cataractes affectent le cortex du cristallin, la partie externe du cristallin, et peuvent provoquer des troubles visuels tels que des éblouissements et des halos.
- Cataractes nucléaires : Située au centre (noyau) du cristallin, cette cataracte peut entraîner une amélioration temporaire de la vision de près avant de provoquer une détérioration de la vision.
Manifestations cliniques
L’apparition de la cataracte chez les personnes diabétiques peut être insidieuse et les symptômes peuvent varier. Les manifestations les plus courantes sont les suivantes
- Vision floue : Au fur et à mesure que le cristallin s’encrasse, la vision se brouille progressivement.
- Sensibilité accrue à l’éblouissement : Les personnes peuvent éprouver une gêne ou des difficultés à voir en cas de lumière vive.
- Altération de la perception des couleurs : Les couleurs peuvent paraître délavées ou jaunies.
- Vision double : La cataracte peut entraîner une dispersion de la lumière à l’intérieur de l’œil, ce qui provoque une vision double.
Facteurs de risque
- Durée du diabète : Plus une personne est diabétique depuis longtemps, plus elle risque de développer une cataracte.
- Mauvais contrôle de la glycémie : Un contrôle inadéquat de la glycémie accélère la formation de la cataracte.
- Autres complications liées au diabète : La présence d’autres complications liées au diabète peut augmenter le risque.
Prévention et gestion
La prévention et la prise en charge de la cataracte chez les personnes atteintes de diabète impliquent une approche globale :
- Contrôle optimal de la glycémie : Le maintien d’une glycémie stable est essentiel pour prévenir le développement et la progression de la cataracte.
- Examens réguliers de la vue : Des examens oculaires périodiques permettent de détecter les cataractes à un stade précoce et d’intervenir à temps.
- Chirurgie de la cataracte : Lorsque la cataracte a un impact important sur la vision, il peut être nécessaire de procéder à une ablation chirurgicale et de remplacer le cristallin opaque par un cristallin artificiel.
4. Explorer le lien : Le diabète et le risque accru de glaucome
Comprendre la relation complexe entre le diabète et le risque accru de glaucome est essentiel pour les professionnels de la santé et les patients. Le glaucome, un groupe d’affections oculaires qui endommagent le nerf optique, est influencé par divers facteurs, et le diabète ajoute une couche de complexité à son développement.
Mécanismes du glaucome dans le diabète
Le risque accru de glaucome chez les personnes diabétiques est multiforme. L’élévation de la glycémie contribue à modifier les vaisseaux sanguins et les tissus de l’œil, ce qui a un impact sur la vulnérabilité du nerf optique. En outre, l’inflammation et le stress oxydatif liés au diabète peuvent exacerber le risque de lésions du nerf optique.
Types de glaucome
- Glaucome à angle ouvert : La forme la plus courante, caractérisée par une augmentation progressive de la pression intraoculaire. Les personnes atteintes de diabète ont un risque accru de développer un glaucome à angle ouvert.
- Glaucome à angle fermé : Moins fréquent mais potentiellement plus grave, ce type de glaucome est associé à une augmentation soudaine de la pression intraoculaire. Le diabète peut influencer les structures anatomiques de l’œil, contribuant ainsi au risque de glaucome à angle fermé.
Manifestations cliniques
Le glaucome est souvent appelé le « voleur silencieux de la vue » car il évolue généralement sans symptômes perceptibles jusqu’à un stade avancé. Toutefois, certains signes peuvent être observés :
- Perte progressive de la vision périphérique : les individus peuvent ne pas la remarquer avant les derniers stades de la maladie.
- Vision trouble : Particulièrement dans les cas avancés.
- Halos autour des lumières : En raison de l’augmentation de la pression intraoculaire qui affecte la cornée.
Facteurs de risque du glaucome chez les diabétiques
- Durée du diabète : Plus une personne est diabétique depuis longtemps, plus le risque est élevé.
- Mauvais contrôle de la glycémie : Une gestion incohérente de la glycémie peut accroître la vulnérabilité.
- Prédisposition génétique : Les antécédents familiaux de glaucome, associés au diabète, augmentent le risque.
- L’origine ethnique : Certains groupes ethniques où la prévalence du diabète est plus élevée présentent également un risque accru de glaucome.
Prévention et gestion
La prévention et la gestion du risque accru de glaucome chez les personnes atteintes de diabète impliquent une approche globale :
- Examens oculaires réguliers : Des examens oculaires périodiques, y compris la mesure de la pression intraoculaire, sont essentiels pour une détection précoce.
- Contrôle optimal de la glycémie : Il est essentiel de maintenir une glycémie stable.
- Sensibilisation et éducation : Les professionnels de la santé et les patients doivent être conscients du lien entre le diabète et le glaucome, ce qui favorise une approche proactive.
Conclusion
La prévention des complications oculaires liées au diabète passe par le maintien d’une glycémie stable grâce à un régime alimentaire équilibré et à une activité physique régulière. Il est essentiel de demander rapidement conseil à des professionnels de la vue en cas de changement de vision. Les examens oculaires réguliers jouent un rôle essentiel dans l’identification précoce des complications oculaires liées au diabète.
Pour les personnes atteintes de diabète, des examens oculaires réguliers permettent d’intervenir à temps et d’orienter rapidement les patients si nécessaire. L’intégration d’examens ophtalmologiques réguliers dans la gestion du diabète permet de protéger de manière proactive la vision et la santé globale des yeux.
En conclusion, il est vital pour tout le monde de comprendre le lien entre le diabète et la santé oculaire.
Nous réduisons le risque de complications oculaires liées au diabète en sensibilisant, en restant proactifs et en nous engageant. Œuvrons pour un avenir où les individus, qu’ils soient atteints de diabète ou qu’ils soutiennent une personne qui l’est, mèneront une vie plus saine en minimisant les risques.
N’oubliez pas de donner la priorité à votre santé oculaire en programmant dès aujourd’hui les examens de routine ou les examens en retard. Une vision claire et ciblée commence par des soins proactifs.
Diagnostiquer les affections oculaires liées au diabète avec nos lampes à fente pour une prise en charge optimale des patients
Prêt à donner la priorité à votre santé oculaire et à prendre soin de vos patients ? Notre gamme avancée de lampes à fente garantit une capture d’image précise et aide au diagnostic précoce des complications oculaires liées au diabète. N’attendez pas – faites dès aujourd’hui le premier pas vers une vision plus claire et de meilleurs soins aux patients. Découvrez notre gamme ici.